Zusammenhang zwischen Migräne und Magen-Darm-Beschwerden: Ursachen, Symptome und Behandlungsmöglichkeiten
1. Einleitung: Warum treten Kopfschmerzen und Magen-Darm-Beschwerden gemeinsam auf?
Migräne ist eine komplexe neurologische Erkrankung, die weit über die typischen Kopfschmerzen hinausgeht. Viele Betroffene leiden zusätzlich unter Magen-Darm-Beschwerden wie Bauchschmerzen, Übelkeit, Erbrechen oder Durchfall. Dieser Zusammenhang zwischen Kopf und Verdauungstrakt ist kein Zufall. Tatsächlich berichten bis zu 80 Prozent der Migränepatientinnen und -patienten über begleitende Magen-Darm-Beschwerden während ihrer Attacken. Der Zusammenhang zwischen Migräne und Magen-Darm-Beschwerden ist tiefer als lange angenommen.
Neuere Forschungen legen nahe, dass unser Verdauungssystem und unser Gehirn in ständiger Kommunikation miteinander stehen und sich gegenseitig beeinflussen können. Diese Erkenntnis eröffnet neue Perspektiven für das Verständnis und die Behandlung von Kopfschmerzen im Zusammenhang mit Magen-Darm-Problemen. In diesem Artikel erfahren Sie mehr über Ursachen, Symptome und mögliche Behandlungsansätze bei gleichzeitig auftretenden Kopf- und Magenschmerzen. Wir beleuchten die wissenschaftlichen Hintergründe und geben praktische Tipps, wie Sie mit dieser Doppelbelastung umgehen können.
2. Ursachen: Warum verursacht Migräne Magen-Darm-Beschwerden?
Die Darm-Hirn-Achse – die Verbindung zwischen Kopf und Bauch
Gehirn und Verdauungstrakt stehen in ständiger Kommunikation, vor allem über den Nervus vagus. Dieses enge und komplexe Zusammenspiel wird als Darm-Hirn-Achse bezeichnet. Der Vagusnerv überträgt über Botenstoffe wie Serotonin direkte Signale zwischen Gehirn und Verdauungstrakt. Forschungsergebnisse deuten darauf hin, dass Störungen in diesem Kommunikationssystem sowohl zu Kopf- und Bauchschmerzen führen als auch neurologische Erkrankungen wie Migräne beeinflussen können. Studien zeigen, dass Menschen mit Migräne häufiger unter Verdauungsproblemen leiden als Menschen ohne Migräne, was die enge Verbindung zwischen den beiden Systemen unterstreicht.
Entzündungen als möglicher Auslöser
Entzündliche Prozesse im Magen-Darm-Trakt könnten eine wichtige Rolle bei der Entstehung von Migräne spielen. Chronische Entzündungen im Verdauungstrakt wie Morbus Crohn, Zöliakie oder Infektionen mit Helicobacter pylori können Entzündungsmediatoren freisetzen, die ins Blut gelangen und die Blut-Hirn-Schranke überwinden können. Dort könnten sie neuronale Entzündungen auslösen oder verstärken, die zu Kopfschmerzen führen können. Bestimmte Erkrankungen, die mit Entzündungen im Verdauungstrakt einhergehen, werden mit einem erhöhten Migränerisiko in Verbindung gebracht:
Nährstoffmangel als Trigger
Ein weiterer Zusammenhang zwischen Magen-Darm-Beschwerden und Kopfschmerzen könnte ein Nährstoffmangel sein. Verdauungsprobleme können zu einer verringerten Aufnahme bestimmter Nährstoffe führen, deren Mangel wiederum mit Migräne in Verbindung gebracht wird:
Auch das Reizdarmsyndrom (RDS) wird häufig bei Migränepatienten beobachtet. Etwa 30-50% der Migränepatienten leiden gleichzeitig unter RDS-Symptomen. Beiden Erkrankungen könnten ähnliche pathophysiologische Mechanismen zugrunde liegen, wie zum Beispiel eine gestörte Schmerzverarbeitung oder ein verändertes Darmmikrobiom.
Stress und hormonelle Einflüsse
Stress aktiviert das sympathische Nervensystem - den Teil unseres autonomen Nervensystems, der für die Kampf-oder-Flucht-Reaktion verantwortlich ist. Diese Aktivierung kann verschiedene Auswirkungen haben:
All diese Faktoren können sowohl zu Kopfschmerzen als auch zu Verdauungsproblemen führen. So ist es nicht verwunderlich, dass Stresssituationen oft beides gleichzeitig auslösen können.
Auch hormonelle Veränderungen spielen eine wichtige Rolle, vor allem bei Frauen. Östrogenschwankungen während des Menstruationszyklus können nicht nur Migräneattacken auslösen, sondern auch die Magen-Darm-Motilität beeinflussen und zu Symptomen wie Blähungen, Verstopfung oder Durchfall führen. Dies erklärt, warum viele Frauen vor oder während ihrer Periode gleichzeitig unter Migräne und Durchfall leiden. Auch das Stresshormon Cortisol kann sowohl das Nervensystem als auch den Verdauungstrakt negativ beeinflussen und zu Verdauungsproblemen oder Magenschmerzen führen.
3. Symptome: Wie erkennt man eine Bauchmigräne?
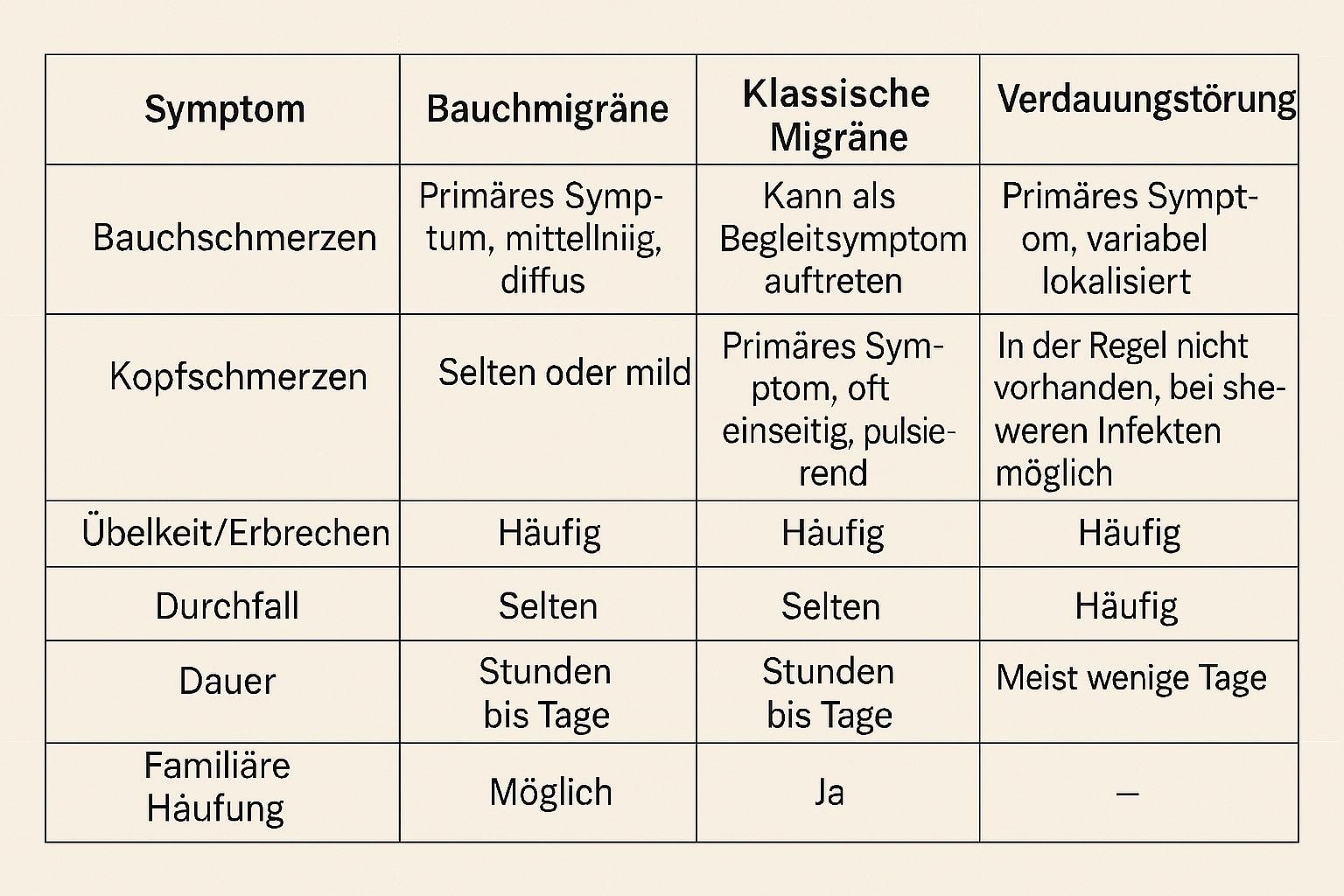
Die Bauchmigräne (abdominale Migräne) ist eine spezielle Form der Migräne, bei der die Bauchschmerzen im Vordergrund stehen, während die Kopfschmerzen fehlen oder nur leicht ausgeprägt sein können. Diese Form der Migräne betrifft vor allem Kinder, kann aber auch bei Erwachsenen auftreten. Sie unterscheidet sich sowohl von der klassischen Migräne als auch von einer gewöhnlichen Magen-Darm-Infektion:
Bauchmigräne:
Klassische Migräne:
Magen-Darm-Infekt:
Die Bauchmigräne ist bei Kindern besonders häufig. Etwa 4 bis 15 % der Kinder mit wiederkehrenden Bauchschmerzen könnten an dieser Form der Migräne leiden. Die Diagnose wird oft erst spät gestellt, da viele dieser Kinder im Erwachsenenalter eine klassische Migräne entwickeln. Aber auch Erwachsene können betroffen sein, wobei hier die Diagnose aufgrund von Symptomüberlagerungen mit anderen Erkrankungen noch schwieriger sein kann.
Tabellarische Gegenüberstellung: Bauchmigräne vs. klassische Migräne vs. Verdauungsbeschwerden
4.Diagnose: Wann sollte man einen Arzt aufsuchen?
Bei wiederkehrenden Kopf- und Bauchschmerzen oder gleichzeitig auftretenden Kopfschmerzen, Bauchschmerzen, Übelkeit oder anderen Magen-Darm-Beschwerden sollte ein Arzt konsultiert werden, wenn:
Bei derartigen Warnsignalen ist eine gründliche medizinische Abklärung wichtig, um ernsthafte Erkrankungen auszuschließen und eine gezielte Therapie einzuleiten.
Welche Untersuchungen helfen bei der Diagnose?
Um die Ursachen von gleichzeitig auftretenden Magen-Darm- und Kopfschmerzen zu identifizieren, können verschiedene Untersuchungen hilfreich sein:
Blutuntersuchungen:
Test auf Helicobacter pylori:
Magen-Darm-Spiegelung: Bei unklaren oder anhaltenden Beschwerden kann eine endoskopische Untersuchung sinnvoll sein:
Führen eines Migräne- und Ernährungstagebuchs: Ein detailliertes Tagebuch kann helfen, Muster zu erkennen und mögliche Auslöser zu identifizieren:
5. Behandlung: Was kann helfen?
Eine ausgewogene Ernährung kann sowohl Migräne als auch Magen-Darm-Beschwerden lindern. Bestimmte Lebensmittel gelten als günstig, andere als mögliche Auslöser.
Lebensmittel, die helfen können:
Lebensmittel, die Migräne auslösen könnten:
Individuelle Unverträglichkeiten sollten durch ein Ernährungstagebuch identifiziert werden, da die Reaktion auf bestimmte Lebensmittel sehr unterschiedlich sein kann.
Medikamente gegen Migräne und Verdauungsprobleme
Je nach Schwere der Migräne und der Verdauungsbeschwerden können verschiedene Medikamente eingesetzt werden. Die Einnahme von Medikamenten sollte immer mit einer Ärztin oder einem Arzt abgesprochen werden.
Welche Medikamente können bei Migräne helfen?
Zur Akutmedikation können Triptane (z.B. Sumatriptan) und Schmerzmittel wie Ibuprofen, Acetylsalicylsäure oder Paracetamol eingenommen werden. Bei ausgeprägter Übelkeit kommen Antiemetika (z.B. Metoclopramid) in Betracht. Vorbeugend können Betablocker (z.B. Metoprolol) oder Kalziumantagonisten (z.B. Flunarizin) eingesetzt werden.
Behandlung von Magen-Darm-Beschwerden
Bei Sodbrennen und Magenschmerzen können Protonenpumpenhemmer (z.B. Omeprazol) oder H2-Blocker (z.B. Ranitidin) eingenommen werden, um die Magensäureproduktion zu reduzieren. Bei akutem Durchfall kann Loperamid die Darmbewegungen verlangsamen.
Neben Medikamenten sind auch natürliche Alternativen zu erwägen:
Eine medikamentöse Behandlung sollte immer mit einem Arzt oder Ärztin abgestimmt werden, besonders wenn sowohl Kopfschmerzen als auch Magen-Darm-Beschwerden behandelt werden sollen, um Wechselwirkungen zu vermeiden.
Probiotika und Präbiotika: Kann Darmgesundheit Migräne verbessern?
Die Darmflora besteht aus Billionen von Mikroorganismen, die nicht nur die Verdauung beeinflussen, sondern auch mit dem Nervensystem kommunizieren. Eine gestörte Darmflora (Dysbiose) kann zu Entzündungsreaktionen führen, die möglicherweise Migräneattacken begünstigen könnten. Prä- und Probiotika wirken sich positiv auf die Darmflora aus.
Wenn Sie probiotische Nahrungsergänzungsmittel in Betracht ziehen, können folgende Merkmale wichtig sein:
Probiotische Nahrungsergänzungsmittel können zur Behandlung von Migräne und Bauchmigräne in Betracht gezogen werden, sollten aber mit einem Arzt oder Ärztin besprochen werden.
Entspannungstechniken zur Vorbeugung
Stress ist ein häufiger Auslöser sowohl von Migräne als auch von Verdauungsbeschwerden. Verschiedene Entspannungstechniken können helfen, Stress abzubauen und damit möglicherweise auch die Häufigkeit von Kopf- und Bauchschmerzen zu verringern:
Atemübungen und Meditation:
Progressive Muskelentspannung:
Yoga und Bewegung:
Diese Techniken erfordern regelmäßige Übung und Geduld, könnten aber langfristig zu einer deutlichen Verbesserung der Symptome beitragen.